Расщепленный позвоночник, или spina bifida, — порок развития плода, который для многих будущих родителей означает приговор. К сожалению, врачи в регионах чаще всего отправляют женщин с таким диагнозом на аборт. Лишь потом несчастные узнают: у их нерожденного малыша был шанс.
Вера Тиме из Петербурга — мама двух мальчиков-близнецов. Но мечта о дочке не оставляла, поэтому через несколько лет Вера снова забеременела.
«Все было в порядке: и самочувствие, и анализы, и первый скрининг в 12 недель. На второй скрининг на сроке 20 недель я ехала в отличном настроении. Должны были сказать пол ребенка».
Врач-диагност долго осматривала Веру, а после сказала: «Порадовать ничем не могу, у ребенка тяжелый порок развития — расщепление позвоночника, спина бифида».
Потом пришла заведующая отделением, вместе они еще раз внимательно посмотрели УЗИ и подтвердили диагноз. Вере посоветовали пройти перинатальный консилиум, где в таких случаях обычно предлагают прервать беременность.
«В конце врач спросила, хочу ли я знать пол ребенка, — вспоминает Вера. — Конечно, хочу, — сказала я. — Оказалось, девочка. Такая долгожданная…»
Через два дня на консилиуме шесть врачей в один голос сказали: «Ребенок будет тяжелым инвалидом. Делайте прерывание, пока позволяет срок».
«Но ведь делают внутриутробные операции?» — пыталась возражать Вера, которая накануне изучила в Интернете все, что только было можно, о диагнозе своей дочери. Но врачи были настроены скептично. Убеждали, что статистика успешных исходов мала и непонятна.
Консилиум выдал заключение: рекомендовано прервать беременность. Но в тот же день Вере пришло письмо. Московский центр акушерства гинекологии и перинатологии имени академика В.И. Кулакова, куда женщина писала запрос, пригласил ее на консультацию. Так у Веры появилась надежда.
«Я должна была использовать эту возможность, чтобы быть уверенной, что сделала все от меня зависящее».
В Москве после стандартного набора обследований будущая мама обсудила с врачами возможные варианты развития беременности.
«Гинеколог из центра Роман Шмаков поддержал меня. Сказал, что внутриутробная операция сильно повышает шансы на здоровую жизнь ребенка, — рассказывает „Доктору Питеру“ Вера. — Мы с мужем решили выбрать этот путь, хотя были и сомнения, и страх неизвестности. Одно слово „инвалидность“ вызывало панику, но ведь ребенок не виноват, что он таким получился. И мы согласились на операцию».
Вера связалась с фондом «Спина бифида». Сотрудники фонда помогали женщине до и после операции. В чужом городе будущей маме предоставили бесплатное такси и жилье недалеко от медцентра.
На сроке в 23 недели малышку прооперировали. Акушерскую часть взяли на себя врачи центра Кулакова, а ребенка оперировали нейрохирурги из Института педиатрии имени академика Ю.Е. Вельтищева. Операция длилась более трех часов.
Женя, так назвали малышку, родилась на 35‑й неделе — в сентябре 2021 года. Поскольку девочка была недоношенной, ее отправили в реанимацию. Но никаких серьезных отклонений по здоровью не диагностировали. Несколько дней Женечку кормили через зонд, а потом ребенок перешел на молоко мамы.
«На спинке все заросло хорошо, ничего дополнительно не делали. Через две недели нас выписали домой», — рассказывает Вера.
Сейчас Женечке уже два года.
«Ни одно из возможных отклонений в развитии не подтвердилось, — говорит счастливая мама. — Ножки шевелятся, чувствительность сохранена, гидроцефалия не прогрессирует, Синдром Арнольда Киари не подтвердился, хотя изначально его ставили».

Девочку регулярно наблюдает невролог в поликлинике. Кроме того, мама продолжает консультироваться с экспертами фонда «Спина бифида». Недавно девочке провели еще одну операцию в медицинском центре имени В.А. Алмазова. Сейчас ей необходимо пройти МРТ и КУДИ (клиническое уродинамическое исследование) для контроля состояния спинного мозга и мочеполовой системы. После этого станет ясно, потребуется ли дальнейшее вмешательство.
«Я написала письмо в перинатальный центр, откуда нас направляли на прерывание. Рассказала, что Женя родилась, и мы готовы приехать на обследование, если им интересны результаты. Со мной связался нейрохирург с консилиума. Он признал, что это чудесный результат, — говорит Вера. — Договорились, что будем наблюдаться у него. Возможно, наш случай поможет изменить отношение этого и других врачей к спина бифида и внутриутробные операции будут предлагать беременным не только в Москве».
Спина бифида — что это?
Спина бифида — одно из заболеваний, приводящих к двигательным нарушениям, порок развития позвоночника, который часто сочетается с пороками развития спинного мозга, нервных корешков и дисплазией внутренних органов.
Есть три формы spina bifida.
- Occulta — легкая форма расщепления позвоночника без спинномозговой грыжи. Спинной мозг и окружающие ткани остаются внутри организма, но кости спины в нижней ее части неспособны нормально формироваться.
- Менингоцеле — на наружной поверхности спины визуализируется заполненный жидкостью мешок. Мешочек не содержит спинного мозга и нервной ткани.
- Миеломенингоцеле — спинной мозг и нервы развиваются вне тела и содержатся в мешочке, наполненном жидкостью, на наружной поверхности спины.
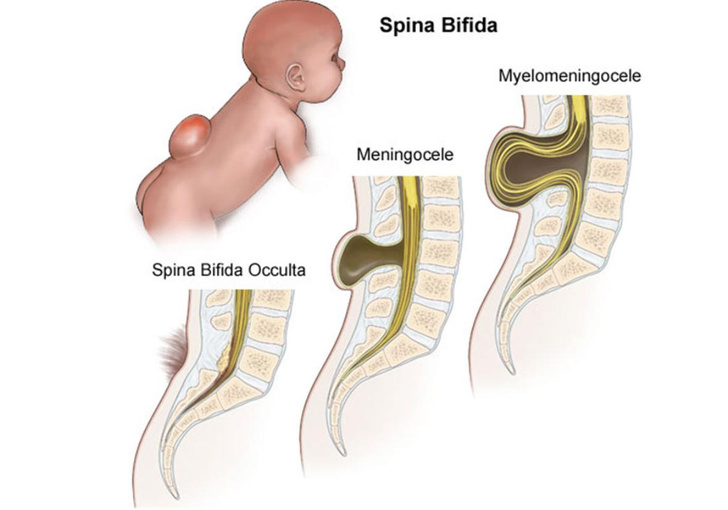
Ежегодно в России с диагнозом «спина бифида» рождается около 2000 детей. У 90% из них проблемы с функциями тазовых органов и около половины имеют двигательные нарушения.
Диагноз можно выявить на ультразвуковом скрининге I триместра, но в большинстве случаев — начиная с 19 недель, в рамках скрининга II триместра.
Spina bifida — факторы риска
Среди возможных причин Spina bifida называют нехватку фолиевой кислоты в организме женщины. Но точные причины до сих пор неизвестны.
В тех семьях, где уже родились дети с данным заболеванием или этот порок был у родственников, частота рождения ребенка со спина бифида увеличивается. Но просто сдать анализы и увидеть вероятность данной патологии не получится. Поэтому еще на этапе планирования беременности стоит:
- посетить врача-генетика;
- проверить уровень фолатного цикла;
- начать принимать фолиевую кислоту за 3 месяца до зачатия и весь первый триместр для профилактики формирования дефектов нервной трубки плода, к которым относится порок spina bifida.
К доказанным причинам развития дефектов нервной трубки плода относятся средовые и генетические факторы, такие как сахарный диабет, прием противосудорожных препаратов, гипертермия (в том числе поход в сауну, повышенная температура), ожирение у женщины.
Дмитрий Зиненко
Нейрохирург НИКИ педиатрии им. Вельтищева заведующий отделением нейрохирургии, доктор медицинских наук
Возможны два варианта лечения порока: в течение первых суток после рождения ребенка или внутриутробное лечение до родов — на сроке беременности 19–26 недель.
«Цель операции до родов — прекратить дальнейшее внутриутробное повреждение спинного мозга и предотвратить, уменьшить или дать обратное развитие аномалии», — комментирует нейрохирург Дмитрий Юрьевич Зиненко.
«Во время внутриутробной операции врачи не достают ребенка из мамы. Делают маленький разрез на матке и оперируют практически через замочную скважину».
«Мы освобождаем спинной мозг, потом освобождаем его оболочки и сшиваем их и кожу над спинным мозгом. Околоплодные воды больше не разъедают его, и шансы ребенка нормально развиваться возрастают. Операция обычно длится 30–40 минут. Очень сложная задача у анестезиолога: он должен рассчитать дозировку так, чтобы мама спала, не чувствовала боли и при этом ребенок не погиб от передозировки наркоза».
Евгения Бердичевская
Невролог, нейрофизиолог отделения нейрохирургии НИКИ педиатрии им. Вельтищева, руководитель центра «Спина бифида», медицинский директор благотворительного фонда «Спина бифида»
«За состоянием плода во время операции с помощью ультразвука следит врач функциональной диагностики, — рассказывает нейрофизиолог Евгения Бердичевская. — Акушеры-гинекологи достают матку, отслеживают посредством УЗИ, где расположена плацента, чтобы не задеть ее. И уже, подведя плод дефектом, делают разрез, чтобы передать эстафету нейрохирургу. В конце операции у команды акушеров-гинекологов сложнейшая задача — ушить все так грамотно, чтобы потом ничего не подтекало и беременность не прервалась раньше срока».
Далее будущая мама минимум две недели находится под наблюдением в стационаре. Ее будут наблюдать и после, но уже амбулаторно.
«Самая большая опасность внутриутробной операции — повреждение структур нервной ткани, — говорит наш эксперт. — Важная задача — не повредить эти структуры во время ушивания дефекта. Поэтому оперировать должны специалисты с большим опытом операций патологии spina bifida, которые точно понимают анатомию».
А если сделать операцию после родов?
К сожалению, без операции скорректировать дефект невозможно.
«Альтернатива внутриутробной операции — это операция после рождения, — говорит Евгения Бердичевская. — Например, семья боится, что ребенок родится преждевременно и это навредит ему еще больше. Но внутриутробная операция избавляет ребенка от множества оперативных вмешательств уже после рождения (шунтирующие операции, декомпрессия задней черепной ямки), которые, как правило, приходятся на первый год жизни.
Внутриутробная операция восстанавливает анатомическую целостность, профилактирует такие осложнения, как гидроцефалия, мальформация Арнольда Киари и т.д. Лечение до родов снижает степень инвалидизации. Больше вероятности, что ребенок будет передвигаться сам, без коляски. У детей, перенесших операцию в утробе, выше обучаемость и общий соматический статус лучше.
Согласно мировой статистике, если есть возможность, правильнее отдать предпочтение внутриутробной операции».
«Если женщина решилась на аборт, мы не вправе отговаривать»
«Конечно, у мам бывают сомнения по поводу внутриутробной операции. В моей практике были две-три семьи, которые пошли на прерывание беременности, — рассказывает Евгения Бердичевская. — Мы не имеем никакого права осуждать, потому что жизнь не готовит к таким диагнозам. У всех людей свое представление о своих возможностях и силах. Я не считаю, что мы вправе убеждать и уговаривать.
В нашей практике есть случай, когда ребенка хотели, долго ждали, а когда женщина родила малыша с пороком, оставила его на попечении государства. А может случиться, что молодая мама не справится с испытанием, впадет в депрессию, и все закончится еще хуже.
Поэтому наша задача — помочь родителям разобраться в диагнозе, понять, какие перспективы у ребенка, какие есть риски. Родители должны знать: у них есть возможность сохранить беременность. У них есть на кого положиться. Есть специалисты из фонда «Спина бифида», которые расскажут, как с этим быть, поддержат финансово и психологически, помогут в трудной жизненной ситуации, чтобы не было мыслей отказаться от малыша».
Почему с диагнозом spina bifida чаще отправляют на прерывание беременности
Первую внутриутробную операцию для коррекции порока провели в Швейцарии, а восемь лет назад методику внедрили в России. Однако за эти годы в нашей стране прооперировали лишь около 70 пациенток. Почему так происходит?
«Любая операция опасна. Но у нас на операционном столе, слава богу, никто не погиб и, надеюсь, не погибнет, — говорит Евгения Бердичевская. — Мы были на обучении в Бразилии у наших коллег, которые имеют чуть ли не самый большой опыт в этой сфере.
Думаю, мы бы легко могли оперировать раз в неделю. При необходимости обучили бы преемников. Тем не менее сейчас мы оперируем со spina bifida раз в месяц. Сложно сказать, в чем причина. Наверное, нет накопленного багажа знаний у наших коллег — врачей-диагностов, генетиков, нейрохирургов, акушеров-гинекологов, которые рутинно отправляют всех на прерывание.
Возможно, не хватает положительного подкрепления, когда будет понятно, как складывается жизнь у прооперированных детей. Поэтому, когда мы подрастим своих пациентов и донесем информацию о них до большего количества коллег, может быть, врачи будут чаще своевременно отправлять мам на внутриутробные операции, а не на прерывание беременностей».
«Хочется, чтобы больше женщин узнавали о такой возможности, а не писали потом: „Как жалко, что мы поздно узнали об этом“».
Автор текста:Ксения Воронежцева
Источник: Doctor Piter






